Signed in as:
filler@godaddy.com
Signed in as:
filler@godaddy.com
MIOPÍA: Es un defecto refractivo (es decir, de graduación) en el que la imágen se enfoca por delante de la retina, ocasionando que los objetos lejanos aparezcan desenfocados. En general, los objetos cercanos se perciben normalmente.
HIPERMETROPÍA: Es un defecto refractivo en el que la imágen se enfoca por detrás de la retina, ocasionando que los objetos lejanos aparezcan bien enfocados. Sin embargo, los objetos cercanos son difíciles o imposibles de enfocar.
ASTIGMATISMO: Es el defecto refractivo ocasionado por la curvatura irregular de la córnea en algún eje, lo que ocasiona que las imágenes no estén correctamente enfocadas tanto a distancia, como de cerca.
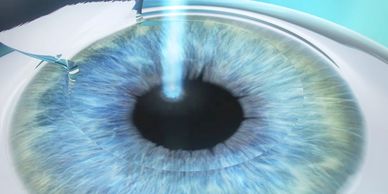
Es el procedimiento por medio del cual con la ayuda del ÉXCIMER LÁSER se puede corregir gran parte de los defectos refractivos (defectos ed graduación) por medio del moldeo de la córnea.
Existe la técnica de superficie (PRK) y la de creación de colgajo corneal (LASIK). A su vez hay dos variedades de LASIK: con y sin cuchilla. También están las técnicas más recientes de cirugía llamada SMILE por medio de LÁSER DE FEMTOSEGUNDOS donde se talla un lentículo corneal y se retira a través de una incisión de 4 milímetros.
La mayor parte de los defectos refractivos (miopía, hipermetropía, astigmatismo) pueden ser corregidos con alguna de éstas técnicas. Es necesaria una evaluación oftalmológica completa previo al procedimiento para elegir la opción óptima para cada paciente. En caso de no ser candidato a cirugía láser, existen otras opciones para poder dejar de ser dependiente de los anteojos o lentes de contacto.
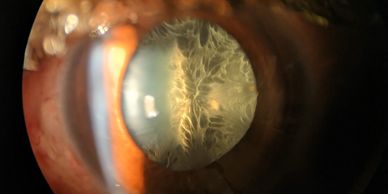
Es la opacificación del cristalino. El cristalino sirve como una lente en el interior del ojo, el cual ayuda al enfoque de las imágenes sobre la retina. Cuando éste se opaca, es necesario realizar una cirugía para retirarlo, y en ése momento implantar una lente intraocular para restablecer la visión.
Anteriormente la cirugía de catarata implicaba un periodo de convalescencia de hasta 3 meses por realizarse con bisturí e incisiones de hasta 6mm. Actualmente la cirugía de catarata es mucho más rápida, su periodo de convalecencia es mucho menor (1-2 semanas dependiendo de la dureza de la catarata), y las incisiones son mucho mas pequeñas (2.2mm-2.4mm). Los lentes intraoculares se implantan plegados sobre sí mismos por éstas pequeñas incisiones.
Actualmente contamos con una gran variedad de lentes intraoculares para las necesidades de cada paciente. Existen lentes intraoculares que corrigen miopía, hipermetropía, astigmatismo, e incluso presbicia (vista cansada).

Es la dificultad del cristalino para enfocar objetos cercanos como resultado de diversos factores asociados a la edad. Es por esto que personas que toda su vida podían ver bien tanto de lejos como de cerca, al pasar los 40 años pueden iniciar con problemas para leer o ver las letras pequeñas. Frecuentemente tienen que alejar los objetos para poderlos enfocar.
Para tratar ésta condición se pueden utilizar lentes de visión cercana, lentes bifocales, o lentes progresivos. Otra alternativa es el uso de lente de contacto multifocal para enfocar tanto de lejos como de cerca. La visión monofocal, puede ser de utilidad en algunas personas y consiste en indicar un lente de contacto para visión lejana en un ojo y un lente de contacto para visión cercana en otro.
La tendencia actual es realizar una cirugía facorefractiva, en la que se extrae el cristalino (con o sin tratamiento a nivel de córnea) y se implanta un lente multifocal para poder ver imágenes tanto a larga distancia como a distancia intermedia y distancia cercana.
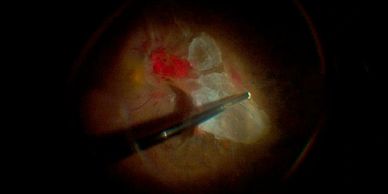
Es la causa más frecuente de ceguera irreversible en países en desarrollo. Se presenta como consecuencia de un mal control y/o larga evolución de la diabetes tipo I ó II.
Las principales causas de pérdida de la visión en pacientes con retinopatía diabética son: edema macular diabético, catarata, hemorragia vítrea, desprendimiento de retina, y glaucoma neovascular (un tipo de glaucoma muy agresivo).
Existen tratamientos desde la aplicación de láser, e inyecciones intravítreas de antiangiogénicos, hasta la vitrectomía con aire, gas o silicón con el fin de reparar los desprendimientos de retina.
Es muy importante el buen control de la glucemia así como la revisión periódica bajo dilatación. Si el paciente percibe disminución de la visión o aparición de manchas flotantes, es necesaria la exploración bajo dilatación inmediata, ya que el detectar prontamente una hemorragia vítrea o un desprendimiento de retina incide considerablemente el pronóstico visual final.
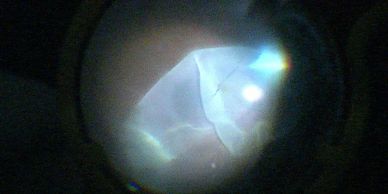
Es la separación de la retina interna del resto del globo ocular como resultado de la formación de desgarros y agujeros en la misma.
Es importante acudir a revisión en caso de presentar los siguientes síntomas: Destellos de luz, disminución periférica del campo visual, distorción de la visión, imágenes flotantes.
Aunque no todos éstos síntomas son forzosamente causados por un desprendimiento de retina, es importante la revisión pronta para poder descartarlo, ya que la detección temprana es de afecta directamente en el pronóstico visual.
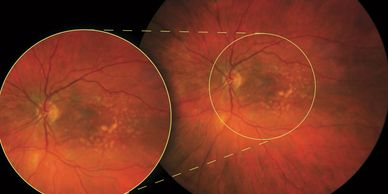
La mácula es la parte central de la retina, la zona de mayor resolución visual. Cuando con la edad se va deteriorando, se denomina degeneración macular asociada a la edad.
En la degeneración macular seca la visión va disminuyendo poco a poco a través del tiempo por el acúmulo de depósitos en la retina llamados Drusen (drusas). Éstos son producidos por el acúmulo de material por desechos celulares.
El tratamiento consiste primordialmente en la ingesta de antioxidantes que disminuyen la producción de las drusas. Sin embargo, éste tratamiento no cura la enfermedad sino que retrasa su evolución. Por lo tanto es importante la revisión periódica por el retinólogo para la detección temprana de la enfermedad y su tratamiento oportuno.
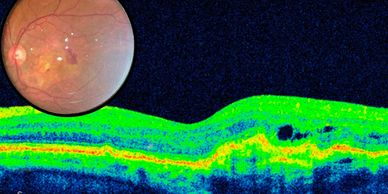
La degeneración macular puede dejar de ser seca y convertirse en húmeda cuando comienza a presentar datos de hemorragia o acúmulo de líquido, producto de la formación de una red de vasos sanguíneos denominada membrana neovascular coroidea.
Los síntomas son la baja visual súbita o deformidad súbita de la visión de uno o ambos ojos y generalmente de mayor intensidad que enel caso de la degeneración macular seca.
En tal caso existen medicamentos que pueden inhibir la formación de neovasos y ayudar a la desaparición del líquido y/o sangre acumulados.
Como en el caso de la degeneración macular seca, ésta es una enfermedad no curable, por lo que ante la aparición de los síntomas mencionados, es de suma importancia la revisión por el retinólogo.

Es la alteración de la forma de la córnea, en la cual se adelgaza progresivamente y pierden la forma esférica, adquiriendo, como su nombre lo dice, la forma de cono.
Esto va deformando la imágen proyectada por la córnea.
Existen varios tratamientos dependiendo de las características del queratocono que van desde el uso de lentes de contacto rígidos, el implante de anillos intraestromales, Corneal cross linking y llegando hasta el transplante de córnea en casos mas afectados.
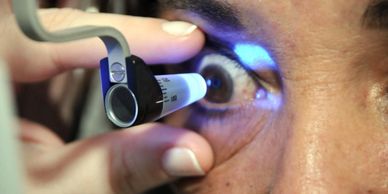
Es el daño en el nervio óptico generalmente ocasionado por el aumento de la presión intraocular.
Es una enfermedad silenciosa, ya que en ésta enfermedad la pérdida de la visión es periférica inicialmente, indolora, e irreversible. Con el paso del tiempo, el campo visual disminuye y se constriñe hasta quedar una visión en túnel y finalmente se alcanza la pérdida total de la visión.
Por esto, la toma de la presión intraocular y la revisión del nervio óptico son parte fundamental de una revisión oftalmológica. Las personas con antecedentes familiares de glaucoma deben realizarse periódicamente una revisión por el oftalmólogo que incluya toma de la presión intraocular y exploración de fondo de ojo.
El glaucoma no es curable, sin embargo se puede evitar la progresión de la enfermedad, por lo que una detección temprana y manejo oportuno es de vital importancia.

La oftalmología fue pionera en el uso de la toxina botulínica (BOTOX®) cuando la utilizó en el manejo del estrabismo. Actualmente se usa también para otras patologías orbitarias, así como para lograr un efecto estético contra las líneas de expresión.
El mecanismo de función de la toxina botulínica es ocasionar una parálisis reversible en el músculo seleccionado por alrededor de 4 meses. Por ello, y porque existen contraindicaciones para su uso en algunos grupos musculares, es importante que sea aplicada por alguien capacitado y así evitar complicaciones.
Una de las complicaciones es la migración del líquido a un músculo adyacente, provocando parálisis o impidiendo abrir el ojo temporalmente. Para evitarlo, se recomienda NO acostarse o aplicar presión en el área tratada por 4 hrs. después de la inyección.
Copyright © 2020 Cirujanos Oftalmólogos - Dr. Isaac Betesh - Todos los derechos reservados.
Usamos cookies para analizar el tráfico del sitio web y optimizar su experiencia en el sitio. Al aceptar nuestro uso de cookies, sus datos se agruparán con los datos de todos los demás usuarios.